La douleur cancéreuse

Bien que la douleur soit l’un des symptômes les plus fréquents du cancer, de nombreuses personnes atteintes de cancer ne reçoivent pas un soulagement efficace de la douleur. Vous pourriez penser que la douleur (qui peut être causée par le cancer lui-même,1,2 par une infection,1 ou par le traitement du cancer2) est quelque chose à « vivre avec », mais ce n’est certainement pas le cas.2 Si vous avez mal, à n’importe quel moment pendant votre voyage avec le cancer, dites-le à votre médecin ou votre infirmier/ère et demandez-leur ce qui peut être fait pour vous aider.
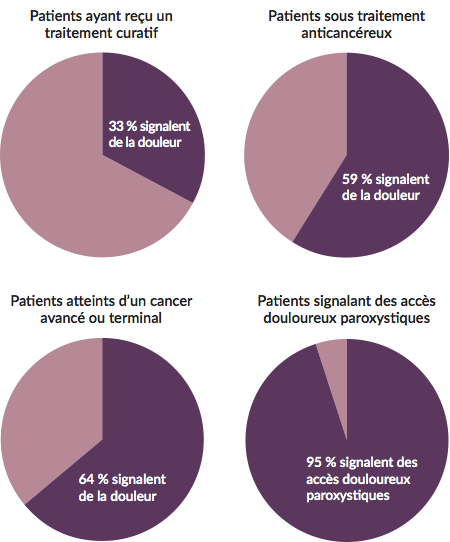
Prévalence de la douleur chez les personnes a eintes de cancer
Traitement de la douleur cancéreuse
Votre médecin ou votre infirmier/ère, ou un autre membre de votre équipe de soins, pourrait suggérer l’une des méthodes ci-dessous pour aider à contrôler votre douleur. Parfois, une combinaison de méthodes peut être la plus utile.
-
- Médicaments : votre médecin peut suggérer un médicament contre la douleur, soit un médicament pouvant être acheté à la pharmacie, soit un médicament plus fort, disponible uniquement sur ordonnance. Certains médicaments contre la douleur peuvent être avalés, d’autres doivent être donnés sous forme d’injection4
- Traitements du cancer : des traitements comme la chimiothérapie et la radiothérapie peuvent diminuer la douleur en réduisant la tumeur ; ceci soulage la douleur en réduisant la pression que la tumeur exerce sur les tissus et les nerfs environnants4
- Techniques spécialisées : un certain nombre de techniques spécialisées peuvent être utilisées pour contrôler la douleur lorsque les traitements classiques n’agissent pas ; elles comprennent ce qui suit, mais votre médecin peut vous en proposer d’autres qui ne sont pas dans cette liste :
- Renforcement des os : des procédures utilisant un ciment pour renforcer les os affaiblis peuvent aider à réduire les douleurs osseuses4
- Chirurgie de réduction tumorale : enlève la tumeur ou réduit la taille de la tumeur, ce qui diminue la pression exercée sur les tissus et les nerfs environnants4
- Neuromodulation : une procédure qui modifie l’activité du nerf en utilisant des électrodes ou des produits chimiques4
- Thérapies complémentaires: certaines thérapies non traditionnelles ou « alternatives » peuvent également être utiles ; ces thérapies pourraient inclure le massage, la méditation, l’acupuncture ou la thérapie cognitivo-comportementale (TCC)5
- Développement personnel : des stratégies simples comme écouter de la musique apaisante ou respirer lentement et profondément peuvent aider à vous détendre afin que la douleur ne semble pas si grave4
- Conseils : parler à un conseiller peut aider à soulager le stress et la tension et à faire face à la douleur4
Accès douloureux paroxystique
Même si vous recevez actuellement un traitement pour la douleur, vous pouvez éprouver une poussée douloureuse, appelée « accès douloureux paroxystique ». L’accès douloureux paroxystique est une explosion soudaine de douleur que l’on sent même si la douleur est bien contrôlée. L’accès douloureux paroxystique est grave et survient soudain, avec généralement un pic dans les 5 minutes. Les épisodes d’accès douloureux paroxystiques ne durent généralement pas plus de 30 à 60 minutes et ils ne se produisent pas plus de quatre fois par jour.1
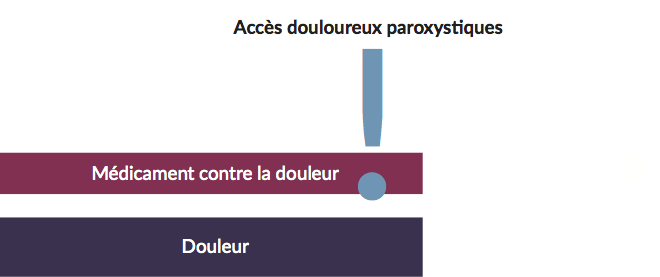
Les épisodes douloureux paroxystiques peuvent être classés comme « spontanés » ou « incidents ».
- La douleur spontanée est imprévisible, inopinée et n’est liée à aucune activité spécifique
- La douleur incidente est liée à un événement spécifique ou un facteur déclenchant, comme un mouvement ou la toux ; elle peut être prévisible, p.ex. elle peut toujours se produire lorsque votre lésion est pansée1
Ce type de douleur peut être très pénible. Elle peut sérieusement affecter votre bien-être général et votre capacité à effectuer des tâches quotidiennes. Elle peut aussi être une cause de dépression et/ou d’anxiété, et affecter la qualité de vie.1,6 Elle peut donner un sentiment d’incertitude et toutes sortes de doutes spirituels, même chez une personne non religieuse ; ces sentiments complexes peuvent être difficiles à traiter et aggravent la douleur.6
Si vous pensez souffrir d’accès douloureux paroxystiques, il est très important de demander à votre médecin ou à votre infirmier/ère de suggérer des façons de gérer la douleur.
Traitement de l’accès douloureux paroxystique
L’accès douloureux paroxystique peut être géré de différentes manières. Plusieurs membres de votre équipe de soins peuvent être impliqués et ils peuvent vous traiter en utilisant une ou plusieurs des méthodes suivantes.1
- Médicament : il peut être utile que votre médecin vous prescrive un médicament supplémentaire ou nouveau, ou qu’il adapte votre traitement antidouleur actuel. Un traitement typique est de continuer le médicament antidouleur que vous recevez déjà, en y ajoutant un médicament supplémentaire à utiliser dès le début d’un accès douloureux paroxystique1
- Prévention des facteurs déclenchants prévisibles : si vous savez quand l’accès douloureux paroxystique est susceptible de se produire, ou si vous savez ce qui le déclenche, il pourrait être possible de l’éviter. Par exemple, si vous savez que les accès douloureux paroxystiques sont déclenchés par la toux, votre médecin peut vous prescrire des médicaments contre la toux afin que vous ne toussiez pas1
- Traitement ciblant la cause sous-jacente de la douleur : le traitement de la cause sous-jacente de la douleur (p.ex. cancer ou infection) plutôt que la douleur elle-même peut aussi être une option1
- Modifications du mode de vie : changer votre style de vie peut aider à réduire la douleur ; par exemple, si vous savez que la douleur est pire en cas de fatigue, il peut être utile de faire des pauses régulières ou de demander à votre famille de vous aider pour les activités fatigantes ; des exercices spécifiques peuvent aussi aider à soulager la douleur1
- Thérapies complémentaires : certaines thérapies non traditionnelles ou « alternatives » peuvent également être utiles ; ces thérapies pourraient inclure le massage, la méditation, l’acupuncture ou la thérapie cognitivo-comportementale (TCC)1
- Techniques interventionnelles : certaines méthodes spécialisées telles que la neuroablation ou la neuromodulation peuvent être utiles. Si d’autres méthodes n’ont pas aidé à soulager vos accès douloureux paroxystiques, votre médecin peut vous suggérer une de ces méthodes, et il vous expliquera ce que cela implique.1
Enregistrement de votre douleur
Il peut être utile de tenir un journal de la douleur que vous éprouvez, en écrivant ce qui suit sur un ordinateur ou un téléphone ou une tablette.
- Notez la date et l’heure où vous ressentez la douleur et combien de temps elle dure2,3
- Dans quelle partie de votre corps se produit la douleur ? Reste-t-elle en ce seul endroit ou s’étend-elle ?2
- Quelles activités causent-elles la douleur (p.ex. un mouvement particulier ou la position assise ou couchée)3 et quand la douleur commence-t-elle ?2,3
- Quel genre de douleur est-ce (p.ex. douleur sourde, lancinante, en coup de poignard, crampes) ?2,3
- Est-ce que votre douleur interfère avec vos activités quotidiennes, comme travailler ou prendre soin de votre famille ?1,2
- Évaluez la douleur sur une échelle de 1 à 10 (1 = pas de douleur ; 10 = la pire douleur possible) et notez ce qui soulage ou aggrave la douleur2,3
- Apportez votre journal au prochain rendez-vous chez votre médecin
Glossaire